Onnodig langdurig gebruik van psychofarmaca: de cruciale rol van de openbaar apotheker bij afbouwen
- Rubriek: Casuïstische mededeling
- Identificatie: 2025;10:a1794
Kernpunten
- Het langdurig voorschrijven van psychofarmaca zonder actuele indicatie draagt bij aan polyfarmacie en verhoogt het risico op bijwerkingen.
- Regelmatige evaluatie van psychofarmaca is essentieel om overbodige medicatie tijdig te identificeren en de impact van bijwerkingen te verkleinen.
- Het afbouwen van psychofarmaca vereist een gestructureerde aanpak volgens multidisciplinaire richtlijnen, met nauwe samenwerking tussen behandelaar, apotheker en patiënt.
- Shared decision making over medicatiegebruik en afbouwstrategieën kan patiënten ondersteunen bij het afbouwen van psychofarmaca.
- Apothekers spelen, door middel van medicatiebeoordelingen, een cruciale rol in het signaleren en begeleiden van patiënten voor wie medicatie mogelijk niet langer noodzakelijk is.
Abstract
Unnecessary long-term use of psychotropic medications: the crucial role of the community pharmacist in tapering
Introduction
The prevalence of psychiatric disorders has remained stable over the past few decades. However, the use of psychotropic medication has increased. This trend suggests that psychotropic medication may be overprescribed, leading to unnecessary side effects. This case report presents a 49-year-old male patient who was prescribed four different psychotropic medications without a current indication for their use.
Description
The patient, a 49-year-old man, was identified during a clinical medication review. He was taking high doses of both antidepressants and an antipsychotic without a current and clear indication. The patient reported side effects such as orthostatic hypotension, potentially linked to his medication regimen. Despite a history of psychiatric issues, including depression and insomnia, these conditions were no longer active. The patient had been prescribed venlafaxine, chlorprothixene, promethazine, and oxazepam despite there being no current indication. A medication tapering plan was implemented, resulting in the reduction of side effects.
Discussion and conclusion
The patient had been using multiple psychotropic medications for years without a current indication, leading to unnecessary side effects. This case highlights the importance of addressing the potential for tapering or discontinuing psychotropic medications in patients. The community pharmacist plays a crucial role in identifying such cases during medication reviews and facilitating the appropriate deprescribing of this medication.
Inleiding
De prevalentie van psychiatrische aandoeningen is de afgelopen decennia stabiel gebleven, terwijl het gebruik van psychofarmaca is toegenomen. Dit suggereert dat psychofarmaca mogelijk onnodig vaak worden voorgeschreven, wat kan leiden tot een toename van bijwerkingen [1]. In deze casus heeft een 49-jarige man vier verschillende psychofarmaca voorgeschreven gekregen, zonder een harde indicatie voor het gebruik ervan.
Casusbeschrijving
Patiënt, een 49-jarige man, valt tijdens de patiëntenselectie voor een medicatiebeoordeling op omdat hij zowel antidepressiva als een antipsychoticum in hoge doseringen gebruikt.
Patiënt woont samen met zijn vrouw in een eengezinswoning en vervult tevens de rol van mantelzorger voor haar. Hij heeft naar eigen zeggen een heftig verleden, waarin hij veel heeft meegemaakt. Tijdens de farmaceutische anamnese komt naar voren dat de patiënt in het dagelijks leven last heeft van duizeligheid bij het opstaan (orthostatische hypotensie). Een MRI-onderzoek door de neuroloog toonde echter geen afwijkingen. De patiënt vindt dat hij veel medicatie gebruikt en hecht waarde aan het advies van zijn huisarts en apotheker. Hij staat open voor het afbouwen of stoppen van overbodige medicatie.
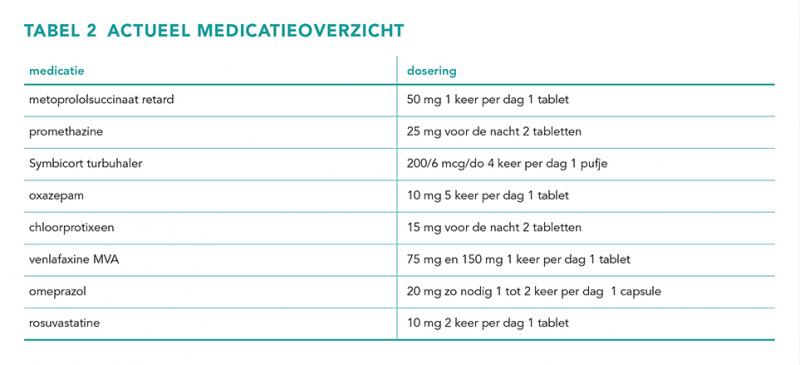
Uit de farmaceutische anamnese zijn verschillende farmacotherapeutische problemen (FTP’s) naar voren gekomen. De patiënt geeft aan dat de diagnose depressie is vastgesteld door de psychiater en dat hij sinds 2006 een hoge dosering venlafaxine gebruikt (75 mg + 150 mg, in totaal 225 mg per dag), samen met oxazepam (10 mg, 5 keer per dag 1 tablet). Daarnaast is de patiënt in 2010 gestart met chloorprotixeen (15 mg, 2 tabletten voor de nacht) en promethazine (25 mg , 2 tabletten voor de nacht). Zie tabel 1 en 2 voor de episode- en medicatielijst.
Patiënt geeft aan dat hij niet bekend is met de indicatie schizofrenie of psychose. Volgens zijn verklaring zijn chloorprotixeen en promethazine door de psychiater voorgeschreven ter behandeling van slapeloosheid. Momenteel is de patiënt niet meer onder behandeling van de psychiater, en de huisarts kan de eerder gestelde indicatie niet bevestigen. De depressieve klachten en de slapeloosheid zijn op dit moment niet aanwezig. De patiënt ervaart echter wel bijwerkingen, zoals orthostatische hypotensie, die mogelijk gerelateerd zijn aan het gebruik van chloorprotixeen en venlafaxine [2]. Het langdurig gebruik van antipsychotica, zoals chloorprotixeen, is discutabel. De voordelen wegen niet voor iedereen op tegen de nadelen. Bijwerkingen kunnen zeer hinderlijk zijn, het dagelijks functioneren belemmeren en negatieve sociale gevolgen hebben [3].
Op basis van de farmacotherapeutische analyse zijn interventies opgesteld die zijn doorgevoerd in overleg met de huisarts en de patiënt. Allereerst is chloorprotixeen afgebouwd omdat hiervoor geen indicatie is en de patiënt wel klachten van orthostatische hypotensie ervoer die mogelijk gerelateerd waren aan het gebruik van chloorprotixeen. Chloorprotixeen is afgebouwd volgens een afbouwschema, waarbij gedurende twee weken voor de nacht 1 tablet werd ingenomen en daarna gestopt.
In verband met het ontbreken van een actuele indicatie voor depressie en slapeloosheid of angst, zijn ook promethazine, oxazepam en venlafaxine afgebouwd. Omdat het afbouwen van venlafaxine wat complexer is, heeft de huisarts ervoor gekozen om achtereenvolgens promethazine, oxazepam en als laatste stap venlafaxine af te bouwen in een periode van 4 maanden. Promethazine werd afgebouwd door gedurende twee weken de dosering te verlagen naar 1 keer per dag 1 tablet en daarna te stoppen. Voor de oxazepam werd gedurende vijf weken wekelijks 1 dosering eraf gehaald, van 5 keer per dag 1 tablet naar 1 keer per dag 1 tablet, waarna werd gestopt. Tot slot werd venlafaxine langzaam stapsgewijs hyperbool afgebouwd in zes weken, op basis van tabel 3 van het multidisciplinair document Afbouwen SSRI’s & SNRI’s [4], waarin gedurende zes weken met 37,5 mg per week werd verlaagd.
In overleg met de huisarts, nam de apotheker wekelijks telefonisch contact op met de patiënt om te evalueren hoe het afbouwen verliep en of er klachten waren, zodat indien nodig tijdig kon worden bijgestuurd. Tijdens het afbouwproces deden zich momenten van terugval voor. Het afbouwen van oxazepam verliep niet altijd geleidelijk; op zulke momenten heeft de apotheker in overleg met de huisarts de dosering weer verhoogd. Uiteindelijk werd oxazepam in zes weken afgebouwd in plaats van de geplande vijf weken. Venlafaxine werd in acht weken afgebouwd, hoewel oorspronkelijk zes weken gepland waren, om de kans op terugval te verkleinen. Gedurende de eerste vier weken werd telkens met 37,5 mg per week verlaagd, waarna de laatste twee doseringen (75 mg en 37,5 mg) in de laatste vier weken verder werden afgebouwd. Chloorprotixeen en promethazine werden volgens plan afgebouwd.
Twee weken na het afbouwen en stoppen van de voorgestelde medicatie zijn de klachten en de algehele gezondheid van de patiënt geëvalueerd. De patiënt gaf aan dat de klachten van orthostatische hypotensie veel minder zijn geworden, maar nog niet helemaal waren verdwenen. Daarom heeft de huisarts de patiënt doorverwezen naar de neuroloog voor verder onderzoek. Een maand na deze evaluatie trad echter een terugval op van de depressieve klachten en werd de patiënt angstig. Op basis hiervan heeft de huisarts quetiapine 25 mg (1 tablet voor de nacht) en oxazepam 10 mg (3 keer per dag 1 tablet) voorgeschreven. Evaluatie van deze farmacotherapie valt buiten deze casuïstische mededeling. Na het starten met deze medicatie waren de depressieve klachten van de patiënt onder controle.
Beschouwing
Uit gegevens blijkt dat het gebruik van psychofarmaca in 2022 toenam, met name antidepressiva [5]. Bovendien kwam uit een onderzoek naar het afbouwen van psychofarmaca naar voren dat patiënten met polyfarmacie meer last hadden van bijwerkingen dan patiënten met monotherapie [6,7]. De respondenten in het onderzoek gaven tijdens de behandeling aan dat er meer nadruk moet komen liggen op de mogelijkheden voor het afbouwen en stoppen van psychofarmaca. In de hier beschreven casus kwam bij een medicatiebeoordeling naar voren dat de patiënt onnodig meerdere psychofarmaca gebruikte, waaronder irrationele combinaties zonder actuele indicatie. Dit onderstreept de noodzaak van regelmatige medicatie-evaluatie [5].
Een opvallend aspect van deze casus is dat bij de patiënt, net als in het genoemde onderzoek, sprake was van polyfarmacie met bijwerkingen. Door kritisch naar de medicatie te kijken en overbodige middelen af te bouwen, konden de bijwerkingen worden verminderd. Er zijn diverse bronnen beschikbaar die kunnen worden geraadpleegd voor richtlijnen en ondersteuning bij het verminderen en afbouwen van medicatie. Voor het afbouwen van SSRI’s of SNRI’s kan het multidisciplinair document Afbouwen SSRI’s & SNRI’s worden geraadpleegd [4]. Daarnaast zijn er kennisdocumenten beschikbaar die praktische informatie bieden voor het afbouwen en optimaliseren van de medicamenteuze behandeling [8]. Verder kan voor het afbouwen van psychofarmaca gebruik worden gemaakt van de informatie van het Expertisecentrum Psychofarmacologie [9].
De aanbevelingen voortvloeiend uit deze casus zijn dat tijdens de behandeling vaker de mogelijkheden voor het afbouwen en stoppen van psychofarmaca moeten worden besproken als onderdeel van shared decision making, aangezien patiënten deze informatie het liefst van hun behandelaar ontvangen. Bij het voorschrijven van psychofarmaca is het essentieel om zowel de gebruiksduur als de afbouwmogelijkheden te bespreken. Daarnaast moet bij de keuze van het geneesmiddel rekening worden gehouden met de complexiteit van het afbouwproces. Wanneer een patiënt wordt terugverwezen naar de huisarts, is het belangrijk dat de psychiater duidelijke instructies over het afbouwtraject in de ontslagbrief opneemt. De patiënt moet bovendien worden geïnformeerd over de mogelijkheid om, indien nodig, opnieuw naar de specialistische GGZ te worden doorverwezen voor het afbouwen of staken van de medicatie. Een laagdrempelige en snelle terugverwijzing is hierbij wenselijk.
Conclusie
Patiënten die psychofarmaca gebruiken moeten regelmatig worden geëvalueerd op de noodzaak tot voortzetting van deze medicatie. Er is meer aandacht nodig voor het afbouwen en stoppen van psychofarmaca, evenals voor het bespreekbaar maken hiervan met zowel de patiënt als de behandelaar. De openbaar apotheker speelt hierbij een cruciale rol door dergelijke patiënten tijdens medicatiebeoordelingen te signaleren en eventueel te begeleiden bij het afbouwen.
Verantwoording
Geen belangenverstrengeling gemeld.
Literatuur
1. Koomen LEM., de Boer JN, van den Eijnden MJM. et al. Deprescriptie van psychofarmaca; praktijk en behoeften van patiënten en naasten. Tijdschr Psychiatr. 2022;64(7):424-430.
2. Van Alphen C, Ammeraal M, Blanke C, et al. Multidisciplinaire richtlijn schizofrenie. Utrecht: De Tijdstroom. 2012:483.
3. GGZ Standaarden. Zorgstandaard Psychose [Internet]. Geraadpleegd 29 januari 2024.
https://www.ggzstandaarden.nl/uploads/pdf/project/project_91990a94-a103-4fb2-9b62-056759c3157f_psychose__authorized-at_26-10-2017.pdf
4. Horikx A, Jelsma H, Groeneweg BF, et al. Multidisciplinair document Afbouwen SSRI’s & SNRI’s. Utrecht: Koninklijke Nederlandse Maatschappij ter Bevordering der Pharmacie (KNMP), MIND Landelijk Platform Psychische Gezondheid, Nederlands Huisartsen Genootschap (NHG), Nederlandse Vereniging voor Psychiatrie (NVvP); 2018.
https://www.knmp.nl/media/374
5. Stichting Farmaceutische Kengetallen (SFK). Data en feiten 2023. Den Haag: Stichting Farmaceutische Kengetallen; augustus 2023. ISBN/EAN 9789083080536.
6. Marazziti D, Baroni S, Picchetti M, et al. Pharmacokinetics and pharmacodynamics of psychotropic drugs: effect of sex. CNS Spectr. 2013 Jun;18(3):118-27.
7. Iversen TSJ, Steen NE, Dieset I, et al. Side effect burden of antipsychotic drugs in real life – Impact of gender and polypharmacy. Prog Neuropsychopharmacol Biol Psychiatry. 2018 Mar 2;82:263-71.
8. Multidisciplinaire Richtlijn Polyfarmacie bij ouderen [Internet]. Utrecht: Nederlands Huisartsen Genootschap (NHG), de Nederlandse Vereniging voor Klinische Geriatrie (NVKG) en de Federatie Medisch Specialisten (FMS); 2020 [geraadpleegd 16 oktober 2024].
https://richtlijnen.nhg.org/multidisciplinaire-richtlijnen/polyfarmacie-bij-ouderen
9. Afbouwen van psychofarmaca. Expertisecentrum Psychofarmacologie [Internet]. Assen: Ziekenhuisapotheek Wilhelmina Ziekenhuis.
https://expertisecentrumpsychofarmacologie.nl/nieuws/afbouwen-psychofarmaca/
Referentie
Citeer als: Ceylan I. Onnodig langdurig gebruik van psychofarmaca: de cruciale rol van de openbaar apotheker bij afbouwen. Nederlands Platform voor Farmaceutisch Onderzoek. 2025;10:a1794.
DOI
https://www.knmp.nl/resolveuid/dd33a951afb544c580b9cb4288941ab1Open access


Reactie toevoegen