Farmacogenetica vanuit het patiëntenperspectief: vragenlijstonderzoek naar de te verwachten barrières en faciliterende factoren bij de implementatie van de DNAmedicatiepas bij patiënten met een Whole Exome Sequencing
- Rubriek: Oorspronkelijk artikel
- Identificatie: 2024;9:a1787
Kernpunten
- De DNAmedicatiepas biedt inzicht in DNA-varianten van een patiënt die betrekking hebben op de effectiviteit en veiligheid bij gebruik van bepaalde geneesmiddelen.
- Inzichten in voorwaarden voor succesvolle implementatie zijn verkregen door een vragenlijst uit te zetten bij patiënten die de DNAmedicatiepas aangeboden hebben gekregen.
- Voor succesvolle implementatie moet vooral aandacht worden gegeven aan de informatievoorziening, de privacybescherming en bewustwording rondom het nut van de DNAmedicatiepas.
Abstract
Pharmacogenetics from the patient’s perspective: study on the potential barriers and facilitators in the implementation of the DNAmedicationpass in patients with Whole Exome Sequencing
Background
The DNAmedicationpass is a pharmacogenetic advancement that informs patients and involved healthcare workers about a patient’s genetic variants and corresponding drug dose recommendations. This innovation relates to personalised medicine as it incorporates individual patient characteristics in drug therapy.
Objective
We aimed to gain more insight in opinions and expectations concerning the implementation of the DNAmedicationpass from parents of children who underwent Whole Exome Sequencing (WES).
Design and methods
A quantitative questionnaire was distributed to parents (> 18 years) of children (< 12 years) with unexplained developmental delays who had previously undergone a WES at Amsterdam UMC between 2016 and 2019.
Results
The general response is positive, with the majority of respondents indicating that the information provided is useful and interesting, that they are confident in the pass’s utility and that it would lead to patient empowerment. However, 47% of the respondents indicated the need for additional information provision about the DNAmedicationpass. In addition, approximately 43% of the respondents indicated lack of knowledge about who has access to the data on the DNAmedicationpass.
Conclusion
This research provides insight on the expected barriers and facilitators of the DNAmedicationpass. It is crucial to provide accessible information and insights of the pass´s utility to patients. The innovative approach to drug therapy through pharmacogenetics, as well as the direct consequences for the patient should be highlighted. The results indicate that the pass can empower patients if the tasks are clearly communicated. Finally, the answers regarding privacy issues are ambiguous and indicate the respondents’ inability or unawareness to assess the consequences of possible privacy issues. It is critical to be transparent about who has access to the DNAmedicationpass.
Inleiding
Farmacogenetica is een snel ontwikkelend onderzoeksgebied, dat de impact van genetische variaties op de reacties van patiënten op geneesmiddelen onderzoekt [1,2]. De voortgang op het gebied van toepassing van farmacogenetica is gestaag en lijkt te duiden op een toekomstige verandering in de praktijk van geneesmiddelentherapie. In een recent gepubliceerd artikel in The Lancet laat een grote Europese studie zien dat de dosering van medicatie op basis van een DNA-profiel tot 30% minder kans op bijwerkingen bij patiënten leidt [3]. Zoals deze studie aantoont, kan door het toepassen van farmacogenetica rekening worden gehouden met individuele verschillen in de reactie op geneesmiddelen. Hierbij is sprake van personalised medicine (PM), waarbij de juiste behandeling wordt geselecteerd op basis van de individuele kenmerken van de patiënt [4].
De traditionele manier van het voorschrijven is veelal gebaseerd op de trial and error-methode, waarbij een standaarddosering voor patiënten wordt voorgeschreven en pas tijdens de behandeling wordt geëvalueerd en indien nodig aangepast. Door de inzet van farmacogenetica kan al voor de toediening rekening worden gehouden met de individuele genetische variatie van een patiënt. Hierdoor kan voor een eerste uitgifte van een aantal geneesmiddelen vooraf de dosering worden afgestemd en/of kunnen geneesmiddelen met een hoog risico op ernstige bijwerkingen bij deze patiënt worden vermeden. Uiteindelijk verhoogt farmacogenetica hiermee de medicatieveiligheid en de kans op een effectieve behandeling [5-7]. Farmacogenetica wordt echter nog niet structureel toegepast in de huidige klinische praktijk. In meerdere, met name kwalitatieve, onderzoeken naar de attitude omtrent farmacogenetica bij onder andere patiënten, apothekers en (huis)artsen is een positief beeld geschetst over de mogelijkheden van farmacogenetica in de klinische praktijk [8,9]. Desondanks wijzen verschillende studies ook op verschillende barrières, die de implementatie van farmacogenetica in de praktijk kunnen belemmeren. Hieronder vallen obstakels met betrekking tot de opslag van data, privacy en bekostiging van genetische informatie en onderzoek. Deze factoren worden beschouwd als belemmeringen voor het gebruik van farmacogenetica [8]. De rol van de patiënt en diens zienswijze op farmacogenetica wordt ook benadrukt in een recent rapport van de European Alliance for Personalised Medicine (EAPM). Het onderstreept dat patiënten en zorgverleners een cruciale rol vervullen bij het overwinnen van deze barrières om farmacogenetica effectief te kunnen implementeren [10]. Het is daarom belangrijk om het perspectief van de patiënt in kaart te brengen [10-12].
Een manier om farmacogenetica toe te passen is door informatie over het persoonlijk farmacogenetisch profiel aan te bieden aan de patiënt via een pas. Het Amsterdam UMC, Leiden UMC, het Maasstad Ziekenhuis in Rotterdam en Z-Index BV hebben hiertoe persoonlijke DNAmedicatiepassen ontwikkeld (www.mijnDNAmedicatiepas.nl). Deze passen zijn aan de ouders van kinderen (< 12 jaar) met een onverklaarbare ontwikkelingsachterstand aangeboden, bij wie in het Amsterdam UMC eerder een Whole Exome Sequencing (WES) was uitgevoerd. Deze DNAmedicatiepassen geven door middel van een QR-code toegang tot de persoonlijke farmacogenetische medicatieadviezen op basis van de gevonden DNA-varianten. Patiënten worden door middel van informatiebrieven vooraf geïnformeerd over de werking en toepassing van deze passen en hoe zij de pas kunnen aanvragen.
Omdat het hierbij voor patiënten veelal gaat om nieuwe en complexe medische informatie, is het belangrijk rekening te houden met mogelijk beperkte gezondheidsvaardigheden [13], vooral als het gaat om genetische informatie [14]. Het lijkt daarom van cruciaal belang om de relevante informatie voor patiënten op een toegankelijke manier te communiceren [15]. Hierbij moet onder andere rekening worden gehouden met de vaardigheden en competenties van patiënten, zodat deze de aangeboden informatie en de implicaties van het ontvangen van een farmacogenetisch profiel begrijpen en op basis daarvan weloverwogen kunnen handelen [16].
Gezien de essentiële rol van de patiënt bij de verantwoorde en effectieve klinische toepassingen van farmacogenetica, onderzoekt deze studie de perspectieven van patiënten over de te verwachten barrières en faciliterende factoren van de DNAmedicatiepas. De uitgifte van de DNAmedicatiepassen betreft een pilot, waarmee hierover de eerste inzichten kunnen worden verkregen. De hoofdvraag van dit onderzoek is: wat zijn volgens de ouders van patiënten, waarbij een WES is uitgevoerd, de te verwachten barrières en faciliterende factoren bij de implementatie van de DNAmedicatiepas? Aan de ouders van deze patiënten zijn een aantal vragen voorgelegd over hun verwachtingen wat betreft het gebruik van de DNAmedicatiepas voor volwassenen en kinderen. Deze eerste inzichten in de verwachtte barrières en faciliterende factoren kunnen uiteindelijk bijdragen aan verder onderzoek en implementatie omtrent farmacogenetische toepassingen in de praktijk.
Methoden
Ter evaluatie en optimalisatie van de DNAmedicatiepas is vanuit het Amsterdam UMC een enquête opgezet, waarmee de te verwachten barrières en faciliterende factoren voor de implementatie van de DNAmedicatiepas vanuit verschillende perspectieven in kaart worden gebracht. In dit onderzoek wordt het perspectief beschreven van ouders en kinderen bij wie eerder een WES is uitgevoerd.
Het patiëntenperspectief op de te verwachten barrières en de faciliterende factoren bij de implementatie van de DNAmedicatiepas zijn met behulp van een vragenlijst in kaart gebracht (zie appendix A; beschikbaar als PDF onderaan dit artikel, sectie Downloads). Deze kwantitatieve vragenlijst is uitgezet onder de ouders (> 18 jaar) van kinderen (< 12 jaar) met een onverklaarbare ontwikkelingsachterstand, bij wie in het Amsterdam UMC eerder een WES was uitgevoerd tussen december 2016 en februari 2019. Appendix B, beschikbaar als PDF onderaan dit artikel (sectie Downloads), bevat het informatieblad dat aan de respondenten is verstrekt.
Het gaat om Trio-WES, waarbij zowel de kinderen en hun beide ouders de DNAmedicatiepassen kregen aangeboden. Vanuit de brede DNA-data worden die DNA-varianten geselecteerd die voor de farmacogenetische adviezen relevant zijn [17,18]. De geselecteerde DNA-varianten worden gecodeerd in een QR-barcode op de plastic pas geprint. Door de QR-barcode met een mobiele telefoon of tablet te scannen, wordt een verbinding gemaakt met een centrale server die het verwachte fenotype berekent op basis van resultaten van de DNA-varianten. De DNA-varianten, het fenotype en de bijbehorende persoonlijke farmacogenetische adviezen op basis van de landelijke werkgroep Farmacogenetica (Dutch Pharmacogenetics Working Group, DPWG) worden gepresenteerd op de telefoon of tablet. De DNAmedicatiepas wordt met de website mijnDNAmedicatiepas.nl ondersteund.
Alle ouders van de patiënten ontvingen samen met de aanbiedingsbrief voor de DNAmedicatiepas een papieren vragenlijst met antwoordenvelop en beide ouders konden hun eigen mening en verwachtingen aangeven. De vragenlijst is op het moment van besluitvorming bij de ouders afgenomen, waarbij zij besloten of ze al dan niet de DNAmedicatiepas wilden ontvangen. Het gaat dus om de informatievoorziening die de ouders ontvingen omtrent de uitgave van de DNAmedicatiepas, niet om de pas zelf. Deze studie richt zich dan ook op de te verwachten faciliterende factoren en barrières met betrekking tot het gebruik van de pas. Voor het gebruik van de antwoorden is toestemming gevraagd. De ouders van 146 kinderen zijn benaderd. De medisch-ethische toetsingscommissie van het Amsterdam UMC, locatie VUmc, heeft het onderzoeksprotocol beoordeeld en een niet-WMO verklaring afgegeven (2019.171).
Om de indruksvaliditeit te kunnen inschatten, is de vragenlijst ontwikkeld en zijn de resultaten geïnterpreteerd op basis van de expertise en ervaring van een ziekenhuisapotheker, klinisch geneticus, communicatiemedewerker van het Amsterdam UMC en een implementatiedeskundige. De hieruit voortkomende vier thema’s van deze vragenlijst zijn onder andere gebaseerd op de ervaringen met barrières in de praktijk en de resultaten van focusgroepen met patiënten van onder andere Rigter et al. [19]. De vier thema’s die in dit artikel zijn beschreven, zijn: informatie over de DNAmedicatiepas, vertrouwen in het nut van de pas, uitvoering van zelfregie-taken en als laatste de privacy en vertrouwen in het mijnDNAmedicatiepas-systeem. De meeste van de in totaal 31 vragen gebruikten een 5-punts Likertschaal. Om te voorkomen dat de deelnemers automatisch dezelfde antwoorden geven, zijn de vragen en antwoorden afwisselend positief en negatief geformuleerd.
De resultaten van de vragenlijst zijn met het statistische programma SPSS (Version 28.0.1.1) verwerkt en geanalyseerd. De betrouwbaarheid van de vier overkoepelende domeinen in de vragenlijst is beoordeeld door middel van berekening van de Cronbach’s α over de somscore, die varieerde tussen 0,47 en 0,84. Het thema ‘privacy en vertrouwen’ vertoonde de laagste interne consistentie met een waarde van 0,47. Hierdoor zijn de algemene uitspraken over dit domein beperkt.
Resultaten
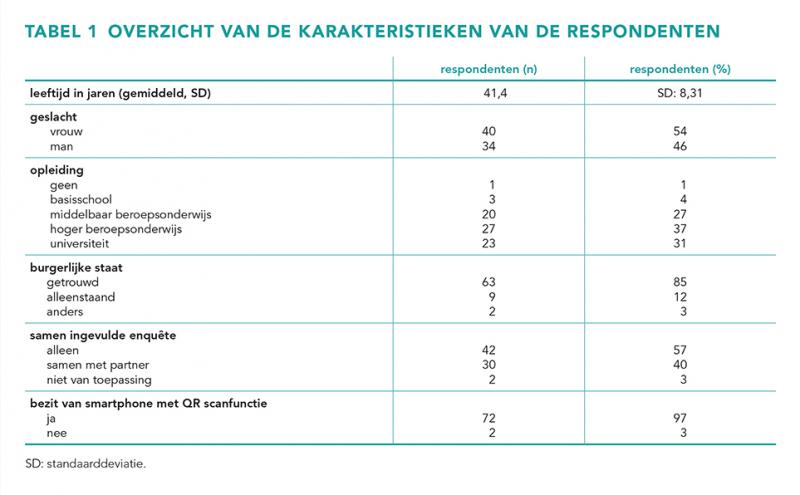
In totaal zijn 292 vragenlijsten uitgestuurd en 74 ingevulde vragenlijsten ontvangen, waarvan 69 in het geheel zijn ingevuld. Dit leidt tot een respons van 25%. De gemiddelde leeftijd van de respondenten is 41 jaar (met een standaarddeviatie van 8 jaar). Verder is een kleine meerderheid (54%) van de respondenten vrouw. De respondenten van deze vragenlijst zijn merendeels hoogopgeleid, waarbij 68% een hbo of universitaire opleiding heeft afgerond. Iedere respondent was in bezit van een smartphone, waarvan 97% ook een QR-barcode scanfunctie bezat. Tabel 1 geeft een overzicht van de karakteristieken van de respondenten.
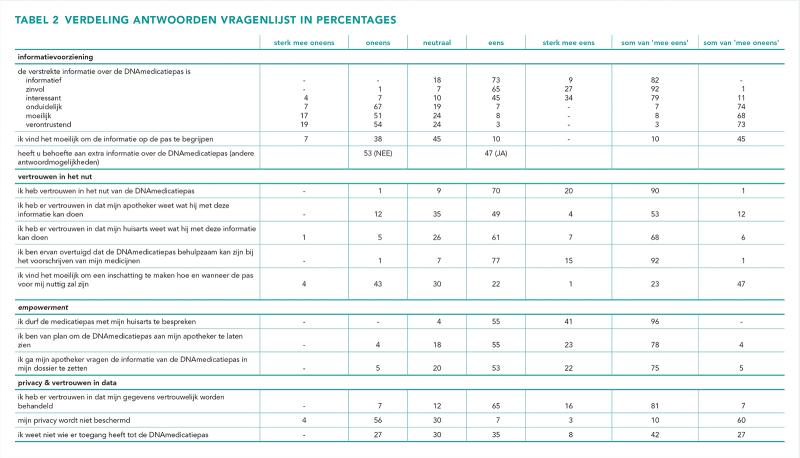
In tabel 2 is een overzicht van de resultaten weergegeven. Bij het verder beschrijven van de resultaten zijn de uiterste waarden samengevoegd gerapporteerd: ‘helemaal mee eens’ is samengevoegd met ‘mee eens’ en ‘helemaal mee oneens’ is samengevoegd met ‘mee oneens’. 99% van de respondenten gaf aan de DNAmedicatiepas voor zichzelf te willen ontvangen en 97% wil ook een pas voor hun kind ontvangen. Om meer inzicht te krijgen in de overwegingen en welke aspecten als barrières of faciliterende factoren worden ervaren, zijn de vier uitgevraagde domeinen hieronder beschreven.
Als eerste is gekeken hoe de verstrekte informatie rondom de DNAmedicatiepas wordt ervaren. Het merendeel van de respondenten vindt de informatie omtrent de DNAmedicatiepas informatief (82%), zinvol (92%) en interessant (79%). Sommige respondenten gaven echter ook aan de informatie verontrustend (3%), moeilijk (8%) en/of onduidelijk (7%) te vinden. Hierbij lijkt vooral de informatie die op de DNAmedicatiepas staat, moeilijk te begrijpen voor de respondenten. Bijna de helft van de respondenten (47%) geeft aan behoefte te hebben aan extra informatie. Van de respondenten die aangeven aanvullende informatie te willen verkrijgen, is 89% theoretisch opgeleid (hbo of universiteit).
Ten tweede is geanalyseerd in hoeverre patiënten vertrouwen hebben in het nut van de DNAmedicatiepas. In het algemeen heeft 90% van de respondenten vertrouwen in het nut van het pasje en is 92% ervan overtuigd dat de DNAmedicatiepas behulpzaam kan zijn bij het voorschrijven van geneesmiddelen. Om dit te verduidelijken, is aan de respondenten gevraagd of zij erop vertrouwen dat de apotheker en huisarts de informatie van de DNAmedicatiepas kunnen toepassen en gebruiken om geneesmiddelen voor te schrijven. Hier geeft 53% van de respondenten aan erin te vertrouwen dat de apotheker weet om te gaan met de informatie op de DNAmedicatiepas. Voor de huisarts is dat 68%. Uiteindelijk was het voor bijna een vijfde van de respondenten (23%) moeilijk in te schatten hoe en wanneer de pas voor henzelf nuttig zal zijn.
De uitgifte van de DNAmedicatiepas betrekt de patiënt actief in het zorgproces doordat de patiënt de pas kan laten zien bij nieuwe medicatievoorschriften. Om te achterhalen hoe de respondenten hun eigen empowerment inschatten, zijn de respondenten gevraagd of ze de DNAmedicatiepas met hun apotheker en huisarts zouden bespreken en of ze actief zouden vragen om de informatie van de pas in het elektronisch patiëntendossier (EPD) te laten zetten. Hierin gaf een grote meerderheid van de respondenten aan dat ze deze onderdelen zouden uitvoeren. Rond de 96% van de respondenten geeft aan om de DNAmedicatiepas met de huisarts te bespreken, dit percentage is wat lager als het gaat om de apotheker (78%). Uiteindelijk geeft driekwart van de respondenten (75%) aan, dat ze zouden vragen om de informatie van de pas in het EPD te laten zetten. Dit is een belangrijke aanwijzing dat patiënten hun rol ten aanzien van zelfregie daadwerkelijk gaan oppakken.
Een belangrijk onderdeel van de mening van patiënten over uitgave van de DNAmedicatiepas, heeft betrekking op de privacybescherming van de patiëntgegevens. Over het algemeen lijken de meeste respondenten (81%) erop te vertrouwen dat hun gegevens vertrouwelijk worden behandeld. De meerderheid van de respondenten (60%) geeft daarnaast aan te verwachten dat hun privacy niet wordt aangetast door gebruik van de DNAmedicatiepas. Rond de 10% van de respondenten geeft echter aan dat ze wel het gevoel hebben dat hun privacy niet wordt beschermd. Een mogelijke verklaring hiervoor zou kunnen zijn dat dat respondenten mogelijk onvoldoende inzicht hebben in wie toegang heeft tot de informatie van de DNAmedicatiepas, zoals 43% aangaf dit niet te weten. In een aantal open vragen beschreven respondenten bijkomende barrières voor de DNAmedicatiepas. Hier is het tekort aan kennis van farmacogenetica bij zorgverleners als een grote barrière voor de implementatie van de DNAmedicatiepas beschreven. Verder gaven respondenten aan dat apothekers en huisartsen eventueel de informatie niet zouden willen toepassen, omdat het om informatie gaat die ze niet zelf hebben aangevraagd en verkregen. Een respondent gaf aan dat de onbekendheid van de DNAmedicatiepas in het buitenland verder een barrière kan vormen.
Beschouwing
In het algemeen is de respons van de patiënten die de DNAmedicatiepas willen ontvangen positief. De meerderheid van de respondenten geeft aan dat de informatievoorziening informatief is, zij vertrouwen hebben in het nut van de pas, zij de taken van zelfregie zouden uitvoeren en denken dat hun privacy niet wordt aangetast. Een aanzienlijk deel plaatst echter kanttekeningen bij deze onderdelen, waarbij 46% van de respondenten toch behoefte heeft aan extra informatie. De informatievoorziening kan dus als barrière voor de implementatie van de DNAmedicatiepas worden gezien. Het is daarom belangrijk voor een vervolgstudie van deze pilot om meer en gelaagde informatie te geven over onderwerpen zoals farmacogenetica, de functionaliteit van de pas en degenen die toegang hebben tot de bijbehorende gegevens. Bovendien moet er aandacht voor zijn om deze informatie toegankelijk te maken voor verschillende doelgroepen, zoals theoretisch en praktisch opgeleide mensen, maar ook voor doelgroepen met verschillende niveaus van gezondheidsvaardigheden.
Deze vragenlijststudie heeft een aantal beperkingen. Door het gebruik van een vragenlijst bij een specifieke groep ouders, waarvan hun kind een WES heeft ondergaan, is de scope en de generaliseerbaarheid van de uitkomsten beperkt. Het is van belang om dit onderzoek naar andere populaties uit te breiden waarbij speciale aandacht nodig is voor praktisch opgeleiden. In deze studie is 68% van de deelnemers theoretisch opgeleid, wat een zeer hoog percentage is in vergelijking met het gemiddelde landelijk niveau van 14% [20]. Daarentegen heeft de vragenlijst een goed responspercentage van 25%, wat als relatief hoog kan worden opgevat voor een vragenlijststudie. Een mogelijke verklaring hiervoor zou kunnen zijn dat de vragenlijst op hetzelfde formulier stond als de aanvraag voor de DNAmedicatiepas. De verwachting is echter dat hier sprake is van non-response bias, waarbij optimistisch gestemde ouders de vragenlijst ingevuld hebben in plaats van ouders die twijfelen of zij de pas niet willen ontvangen. Dit verschijnsel is bekend bij vragenlijsten naar innovaties, waarbij barrières voornamelijk bij early adopters in kaart worden gebracht [21]. Het is daarom van belang dat mensen die geen interesse in de DNAmedicatiepas hebben wel meegenomen worden in vervolgonderzoek. De vragenlijst is naar 292 mensen verzonden, wat neerkomt op 146 ouderparen van kinderen wie een WES hebben ondergaan. Deze manier van uitgifte kan leiden tot vertekening van de resultaten, aangezien ouders van hetzelfde kind mogelijk vergelijkbare antwoorden geven. Aangezien de gegevens anoniem zijn verwerkt, is het niet mogelijk om hiervoor te corrigeren. Hierdoor zullen de antwoorden van ouders van een kind die afzonderlijk de vragenlijst hebben ingevuld, mogelijk zwaarder wegen. Bovendien zijn vragenlijsten gebaseerd op zelfgerapporteerde antwoorden, die worden beïnvloed door de mate waarin de respondent de vragen begrijpt. Dit blijkt met name problematisch bij vragen over de privacybescherming van de DNA-gegevens, gezien de ambiguïteit van de antwoorden. Uit dit onderzoek wordt duidelijk dat er onzekerheid of onbegrip bestaat omtrent de bescherming van de gegevens op de DNAmedicatiepas. Er is geen duidelijkheid over wie toegang heeft tot die genetische data en hoe deze is beschermd. Het is belangrijk om transparant te zijn in de gegevenstoegang en dit ook naar de respondenten en de toekomstige patiënten te communiceren.
Bijna de helft van de respondenten (47%) in deze studie, waarvan 89% theoretisch is opgeleid, wil extra informatie. Het is een bekend fenomeen dat de informatiebehoefte vaker afhankelijk is van het opleidingsniveau dan van gezondheidsvaardigheden [22]. Een mogelijke verklaring voor de hogere informatiebehoefte bij theoretisch opgeleiden in deze studie is de oververtegenwoordiging van hoogopgeleide individuen in deze doelgroep. Het is bekend dat WES en genetische counseling vaker bij theoretisch opgeleiden wordt toegepast [23]. Om een groeiende ongelijkheid in aanbod van gezondheidszorg te voorkomen, is het essentieel om in toekomstig onderzoek over de DNAmedicatiepas ook praktisch opgeleide mensen te betrekken. Bovendien kan het van toegevoegde waarde zijn om de rol van gezondheidsvaardigheden in deze context verder te onderzoeken.
Patient empowerment wordt vaak beschouwd als een strevenswaardige factor bij nieuwe ontwikkelingen in de gezondheidszorg, waarbij de nadruk ligt op het niveau van controle dat een individu heeft over zijn eigen gezondheid en zorg hieromtrent [24,25]. Zo wordt ook in de recent gepubliceerde Europese PREPARE-studie van Swen et al. beschreven dat het uitgeven van een DNAmedicatiepas tot empowerment bij patiënten zal leiden [3]. De mate van empowerment van patiënten wordt vervolgens vaak gerelateerd aan betere gezondheidsuitkomsten, kwaliteit van leven en zelfs kosteneffectiviteit [26,27]. In dit onderzoek is bij het onderdeel empowerment vooral gekeken naar de motivatie om extra taken omtrent de DNAmedicatiepas uit te voeren. Het merendeel van de respondenten geeft aan om de taken van zelfregie omtrent de uitgave van het pasje te willen uitvoeren. De taken van zelfregie omvatten het bespreken van het pasje met de huisarts en apotheker, en het actief vragen om de informatie van het pasje in het EPD te laten zetten. Echter kan hier sprake zijn van een zogenoemde social response bias, waarbij de respondent een antwoord geeft die sociaal wenselijk is [28]. Uiteindelijk is de te verwachtte zelfregie nog geen garantie tot het gewenste gedrag en is het daarom belangrijk om verder te onderzoeken of de DNAmedicatiepas daadwerkelijk tot patient empowerment leidt.
Terwijl slechts een kleine meerderheid van de respondenten (60%) vermoedt dat hun privacy beschermd is en 43% niet weet wie er toegang heeft tot de gegevens op de pas, wil 99% een DNAmedicatiepas voor zichzelf ontvangen. Op basis van deze respons lijkt het erop dat privacybescherming geen barrière vormt voor de respondenten. De vraag is echter of zij de privacygevolgen van het delen van hun gegevens via de DNAmedicatiepas kunnen overzien. Hiervoor is het belangrijk om transparant te zijn over de gegevenstoegang. Het is een bekend fenomeen dat patiënten een afweging maken tussen mogelijke privacyrisico’s van het gebruik van nieuwe toepassingen in de gezondheidszorg en de potentiële voordelen hiervan [29]. Deze afweging is echter afhankelijk van sociaal-demografische factoren, zoals het opleidingsniveau [29,30]. Verder onderzoek naar de privacyvraagstukken bij mensen met een praktisch opleidingsniveau is daarom nodig, aangezien zij in deze studie ondervertegenwoordigd zijn. Bovendien is het belangrijk om de opvattingen van mensen die de DNAmedicatiepas niet willen ontvangen te onderzoeken, met betrekking tot de privacybescherming van hun genetische gegevens. Dit zou een vollediger beeld kunnen geven van de vraag of privacybescherming daadwerkelijk geen belemmering vormt voor het gebruik van de DNAmedicatiepas.
Verder onderzoek is nodig om meer inzicht te krijgen in de daadwerkelijke ervaringen van patiënten met betrekking tot privacybescherming en empowerment na het gebruik van de DNAmedicatiepas. Daarnaast is het van belang dat aanvullend onderzoek ook het perspectief van zorgverleners in kaart brengt, zodat een alomvattend beeld wordt verkregen van deze ontwikkeling.
Conclusie
Dit onderzoek geeft inzicht in een aantal barrières en faciliterende factoren van de implementatie van de DNAmedicatiepas. Voor een succesvolle implementatie van de DNAmedicatiepas lijkt het vooral van belang om meer toegankelijke informatie te geven. Verder lijkt het nodig om het nut van de pas voor de patiënt zelf te verduidelijken. Hierbij moet waarschijnlijk aandacht zijn voor de vernieuwende manier van geneesmiddelen voorschrijven door farmacogenetica en de directe consequenties voor de patiënt. Daarnaast kan de pas mogelijk tot meer zelfregie bij de patiënt leiden als de taken voor de patiënt duidelijk worden gecommuniceerd. Hierbij is wel belangrijk om te achterhalen of de positieve houding van de patiënten ten opzichte van zelfregie daadwerkelijk tot patient empowerment leidt. Deze studie laat ook zien dat meer transparantie over wie toegang heeft tot de gegevens van de DNAmedicatiepas mogelijk gewenst is en dit ook helder naar de patiënt dient te worden gecommuniceerd. Uiteindelijk kunnen hiermee hopelijk de volgende stappen richting een verantwoorde en effectieve inzet van farmacogenetica worden gezet.
Downloads
Verantwoording
Geen belangenverstrengeling gemeld.
Literatuur
1. Roses AD. Pharmacogenetics and the practice of medicine. Nature. 2000 Jun 15;405(6788):857-65.
2. Meyer UA. Pharmacogenetics and adverse drug reactions. Lancet. 2000 Nov 11;356(9242):1667-71.
3. Swen JJ, van der Wouden CH, Manson LE, et al. A 12-gene pharmacogenetic panel to prevent adverse drug reactions: an open-label, multicentre, controlled, cluster-randomised crossover implementation study. Lancet. 2023 Feb 4;401(10374):347-56.
4. Swen JJ, Wessels JAM, Guchelaar HJ. Farmacogenetica: van abstract begrip naar klinische praktijk. GeBu 2010;44:97-103.
5. KNMP. The G-Standaard: the medicines standard in healthcare [Internet]. Den Haag: KNMP; 2023.
[The G-Standaard: the medicines standard in healthcare | KNMP].
6. Najeeb Q, Pandey R, Bhaskar N, et al. Personalized Medicine versus era of "Trial and Error". J Pharm Biomed Sci. 2012;19(19):1-5.
7. van Gelder T, van Schaik RHN. Farmacogenetica in de dagelijkse praktijk. Ned Tijdschr Geneeskd. 2020;164:D4191.
8. Haddy CA, Ward HM, Angley MT, McKinnon RA. Consumers' views of pharmacogenetics - A qualitative study. Res Social Adm Pharm. 2010 Sep;6(3):221-31.
9. Frigon MP, Blackburn MÈ, Dubois-Bouchard C, Gagnon AL, Tardif S, Tremblay K. Pharmacogenetic testing in primary care practice: opinions of physicians, pharmacists and patients. Pharmacogenomics. 2019 Jun;20(8):589-98.
10. Horgan D, Jansen M, Leyens L, et al. An index of barriers for the implementation of personalised medicine and pharmacogenomics in Europe. Public Health Genomics. 2014;17(5-6):287-98.
11. Weda M, Jansen ME, Vonk RAA. Personalised medicine: Implementatie in de praktijk en data-infrastructuren. RIVM Briefrapport 2017-0006. Bilthoven: RIVM; 2017.
12. Jansen ME, Onstwedder SM, van der Bel R, et al. DNA-technologie voor de Nederlandse bevolking. Een veldconsultatie voor een DNA-visie en strategisch beleidsplan van het ministerie van VWS. RIVM-rapport 2022-0195. Bilthoven: RIVM; 2023.
13. Wills J. Health literacy: new packaging for health education or radical movement? Int J Public Health. 2009;54(1):3-4.
14. Giri J, Curry TB, Formea CM, Nicholson WT, Rohrer Vitek CR. Education and knowledge in pharmacogenomics: still a challenge? Clin Pharmacol Ther. 2018 May;103(5):752-5.
15. Allen JD, Pittenger AL, Bishop JR. A scoping review of attitudes and experiences with pharmacogenomic testing among patients and the general public: Implications for patient counseling. J Pers Med. 2022 Mar 9;12(3):425.
16. Adams RJ. Improving health outcomes with better patient understanding and education. Risk Manag Healthc Policy. 2010;3:61-72.
17. Houwink EJF, Rigter T, Swen JJ, et al. Farmacogenetica in de eerstelijnszorg. Toepassingen en toekomstverwachtingen. Ned Tijdschr Geneeskd. 2015;159:A9204.
18. Bet P, Cornel M, Bosch T, et al. Genetische data en medicatiebewaking op orde met DNA-pas. Sleutelrol voor patiënt bij mijndnamedicatiepas.nl voor gepersonaliseerd advies. Pharm Weekbl. 2023;158(18):21-2.
19. Rigter T, Jansen ME, de Groot JM, Janssen SWJ, Rodenburg W, Cornel MC. Implementation of pharmacogenetics in primary care: a multi-stakeholder perspective. Front Genet. 2020 Jan 31;11:10.
20. CBS Statline. Bevolking; hoogstbehaald onderwijsniveau en onderwijsrichting [Internet]. Den Haag/Heerlen: Centraal Bureau voor de Statistiek. 2023 [Geraadpleegd 2023 feb 14].
[StatLine - Bevolking; hoogstbehaald onderwijsniveau en onderwijsrichting (cbs.nl)]
21. Rogers EM. Diffusion of Innovations: modifications of a model for telecommunications. Die diffusion von innovationen in der telekommunikation. Springer, Berlin. 1995:25-38.
22. Matsuyama RK, Wilson-Genderson M, Kuhn L, Moghanaki D, Vachhani H, Paasche-Orlow M. Education level, not health literacy, associated with information needs for patients with cancer. Patient Educ Couns. 2011 Dec;85(3):e229-36.
23. Van der Giessen JAM, van Riel E, Velthuizen ME, van Dulmen AM, Ausems MGEM. Referral to cancer genetic counseling: do migrant status and patients’ educational background matter? J Community Genet. 2017 Oct;8(4):303-10.
24. Bravo P, Edwards A, Barr PJ, Scholl I, Elwyn G, McAllister M. Cochrane Healthcare Quality Research Group Cardiff University. Conceptualising patient empowerment: a mixed methods study. BMC Health Serv Res. 2015 Jul 1;15:252.
25. World Health Organization. Health 2020: a European policy framework and strategy for the 21st century [Internet]. World Health Organization. Regional Office for Europe, 2013.
[Health 2020: a European policy framework and strategy for the 21st century (who.int)]
26. Bravo P, Edwards A, Barr PJ, Scholl I, Elwyn G, McAllister M; Cochrane Healthcare Quality Research Group, Cardiff University. Conceptualising patient empowerment: a mixed methods study. BMC Health Serv Res. 2015 Jul 1;15:252.
27. EMPATHiE Consortium. Empowering patients in the management of chronic diseases. Final Summary Report, 2014.
28. Furnham A. Response bias, social desirability and dissimulation. Personality and Individual Differences. 1986;7(3):385-400.
29. Atienza AA, Zarcadoolas C, Vaughon W, et al. Consumer attitudes and perceptions on mHealth privacy and security: findings from a mixed-methods study. J Health Commun. 2015;20(6):673-9.
30. Lafky DB, Horan TA. Personal health records: Consumer attitudes toward privacy and security of their personal health information. Health Informatics J. 2011 Mar;17(1):63-71.
Referentie
Citeer als: Meier E, Kandil C, Bak MAR, Rigter T, Bet PM. Farmacogenetica vanuit het patiëntenperspectief: vragenlijstonderzoek naar de te verwachten barrières en faciliterende factoren bij de implementatie van de DNAmedicatiepas bij patiënten met een Whole Exome Sequencing. Nederlands Platform voor Farmaceutisch Onderzoek. 2024;9:a1787.
DOI
https://www.knmp.nl/resolveuid/8271ed10f0e8483cb97afbae553980f8Open access

Reactie toevoegen