Bupropion en hydroxybupropion steady state-plasmaconcentraties in bariatrische en obese bupropion/naltrexon-gebruikers
- Rubriek: Korte bijdrage
- Identificatie: 2024;9:a1782
Kernpunten
- Er werd geen verschil in blootstelling van bupropion gezien tussen patiënten met en zonder bariatrische chirurgie.
- Er werd een lagere concentratie hydroxybupropion gezien bij patiënten met bariatrische chirurgie ten opzichte van patiënten zonder bariatrische chirurgie, maar dit verschil was niet statistisch significant.
- Grote interindividuele variatie in bupropion- en hydroxybupropion-dalspiegels is waargenomen bij gebruikers van Mysimba.
Abstract
Comparison of bupropion and hydroxybupropion steadystate plasma concentrations between bariatric patients and non-bariatric patients using the prolonged-release combination formulation of naltrexone/bupropion
Background
In patients undergoing bariatric-metabolic surgery (BMS) with weight recurrence, it was found that naltrexone/bupropion (NB) leads to additional weight loss. BMS results in anatomical and physiological changes, which might influence the absorption of NB. At the moment, there is no information about the changes in pharmacokinetics of NB prolonged-release tablets (Mysimba) after BMS.
Objective
The primary objective is to study bupropion and the major active metabolite hydroxybupropion absorption/exposure by measuring steady state trough levels in bariatric patients and to compare these with steady state trough levels in obese patients on NB therapy who did not undergo BMS.
Design and methods
In this prospective multicentre study, blood samples to determine bupropion/hydroxybupropion trough levels will be drawn when patients use their highest tolerated maintenance dose for at least one week to ensure steady state plasma levels. The dosage can range from one tablet (8 mg naltrexone hydrochloride/90 mg bupropion hydrochloride) once daily to two tablets twice daily. Mann-Whitney U test is used to compare the mean bupropion/hydroxybupropion trough levels between NB users with and without BMS.
Results
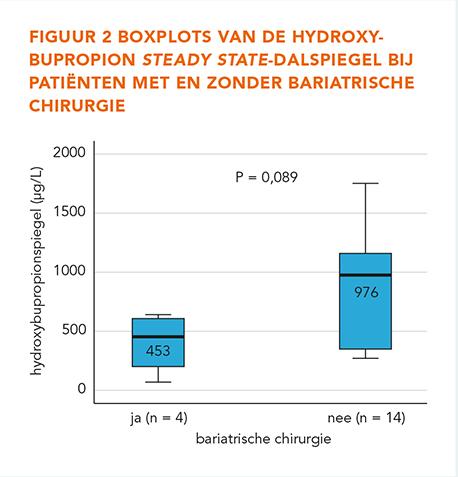
Thus far we collected blood samples of 18 patients for this interim analysis, 4 with BMS and 14 without BMS. Lower hydroxybupropion trough levels are seen in patients with BMS (median: 453 μg/L) compared to patients without BMS (median: 976 μg/L), although this difference was not statistically significant (P = 0.089). This might be caused by the small number of patients in this study. For bupropion we found no difference between the groups.
Conclusion
In a small group of patients we observed lower hydroxybupropion steady state trough levels in patients with BMS, although this difference wat not statistically significant. More data are needed to confirm the trend towards lower hydroxybupropion trough levels in patients with BMS.
Inleiding
De prevalentie van obesitas neemt toe; in Nederland is dit meer dan 15% [1].
Ondanks dat bariatrische chirurgie (BC) de meest effectieve behandeling is voor morbide obesitas, treedt bij 16-37% opnieuw gewichtstoename op [2]. Voor deze groep patiënten met BC is extra begeleiding mogelijk door een fysiotherapeut, psycholoog, diëtist en arts in de zogenaamde Back On Track (BOT)-module van de Nederlandse Obesitas Kliniek (NOK). Eigen data laten zien dat dit resulteert in stabilisatie van het gewicht, maar vaak niet in gewichtsverlies. Daarom moeten andere opties voor gewichtsverlies voor deze patiënten worden onderzocht. Eén van die opties is naltrexon/bupropion (NB) (Mysimba) [3,4].
Mysimba is een oraal preparaat met gereguleerde afgifte dat geregistreerd is voor de behandeling van obesitas en overgewicht. De effectiviteit bij patiënten na een bariatrische ingreep is nog onduidelijk. BC resulteert in fysiologische en anatomische veranderingen, die de absorptie van bupropion en naltrexon mogelijk beïnvloeden [5,6]. In 2019 rapporteerden Puris et al. een relevante afname van de AUC0-6u van bupropion en de actieve metaboliet hydroxybupropion (HB) na inname van een enkele dosis bupropion met directe afgifte na BC [5]. Deze bevindingen duiden erop dat de biologische beschikbaarheid van bupropion mogelijk verminderd is na BC met als gevolg mogelijk verminderde effectiviteit. Er bestaat namelijk een correlatie tussen effectiviteit (en bijwerkingen) en HB-concentraties bij de behandeling van depressie en stoppen met roken [7,8]. Gegevens over de behandeling van obesitas ontbreken. Voor naltrexon is deze correlatie minder duidelijk. Daarom worden alleen de plasmaspiegels van bupropion en HB als relevant beschouwd voor dit onderzoek.
Informatie over veranderingen in farmacokinetiek van NB-tabletten met gereguleerde afgifte na BC ontbreekt.
Het doel van dit onderzoek is om de blootstelling van bupropion en HB tijdens de behandeling met Mysimba te vergelijken tussen obese patiënten met of zonder BC door het meten van een dalspiegel in steady state.
Methoden
Onderzoeksopzet en populatie
In dit prospectieve multicenter onderzoek zijn bupropion en HB steady state-dalspiegels verzameld van volwassenen die NB gebruikten en al dan niet een Roux-and-Y Gastric Bypass (RYGB) of een Sleeve Gastrectomie (SG) hebben ondergaan.
Deze studie is een onderdeel van het nog lopende, gerandomiseerde onderzoek Applying Mysimba in Patients with Weight Regain after bariatric surgery (AMPWR, EudraCT 2021-002145-15), waarin de effectiviteit van het BOT-traject vergeleken wordt met het BOT-traject in combinatie met NB-behandeling.
Inclusiecriteria voor de BC-groep waren leeftijd 18-75 jaar, primaire RYGB of SG, gewichtstoename van > 5% ten opzichte van de plateaufase met het laagste gewicht en NB-onderhoudsbehandeling. Inclusiecriteria voor de controlegroep (geen BC) waren leeftijd 18-75 jaar, obesitas (body mass index [BMI] ≥ 30 kg/m2) en NB-onderhoudsbehandeling. Patiënten met een contra-indicatie voor NB, geneesmiddelinteracties met NB, of een revisieoperatie werden geëxcludeerd. Op basis van een poweranalyse (ClinCalc. power: 0,8; β: 0,2; α: 0,05; verwachte effectgrootte 30%) werd een aantal van 41 deelnemers per groep beoogd.
De patiënten werden geworven via de NOK in Heerlen, Venlo en Den Haag. De controlegroep voor deze studie bestond uit een populatie die in de dagelijkse praktijk NB gebruikt. De interventiegroep kreeg in studieverband NB.
De bepaling van bupropion en HB werd uitgevoerd met een gevalideerde LC-MS/MS-methode door VieCuri MC. Bloedmonsters werden afgenomen wanneer patiënten na de opbouwfase van 4 weken hun hoogst verdraagbare dosis gedurende minstens één week gebruikten (steady state). De dosering kon variëren van eenmaal daags één tablet (8/90 mg NB/dag) tot tweemaal daags twee tabletten (32/360 mg NB/dag).
Farmacokinetische en statistische analyse: interimanalyse
Voor deze interimanalyse werd gebruik gemaakt van de Mann-Whitneytoets voor de vergelijking van bupropion- en HB-dalspiegels tussen beide groepen (SPSS voor Windows, versie 29, IBM Corp., USA).
Een P-waarde < 0,05 werd als statistisch significant beschouwd.
Resultaten
De inclusieperiode voor deze interimanalyse was tussen maart 2023 en januari 2024.
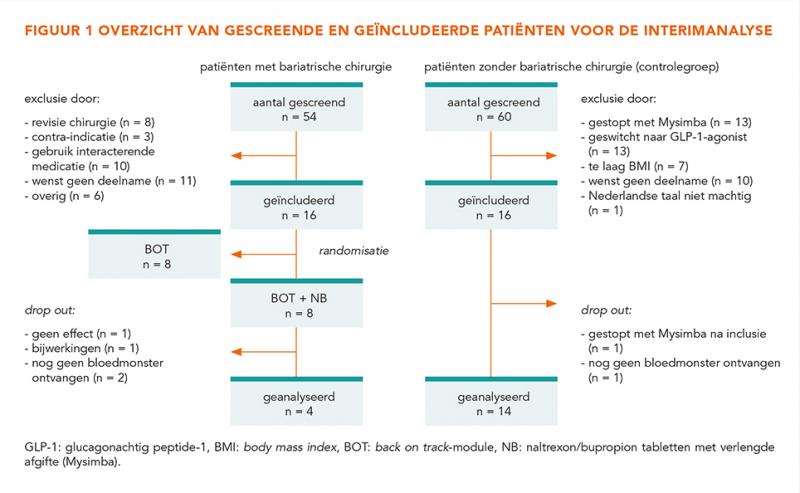
Van de 54 gescreende patiënten met BC zijn 16 patiënten geïncludeerd in de AMPWR-studie. Na randomisatie van de patiënten met BC tussen BOT en BOT + NB kwamen 8 patiënten in de NB-groep. Van 4 patiënten was een bloedmonster beschikbaar.
Van de 60 gescreende patiënten zonder BC zijn 16 patiënten geïncludeerd in de controlegroep. Van 14 patiënten is een bloedmonster ontvangen. Bijwerkingen (onder andere misselijkheid) en switch naar een GLP-1-agonist waren de belangrijkste redenen voor stoppen met NB in deze groep (zie figuur 1).
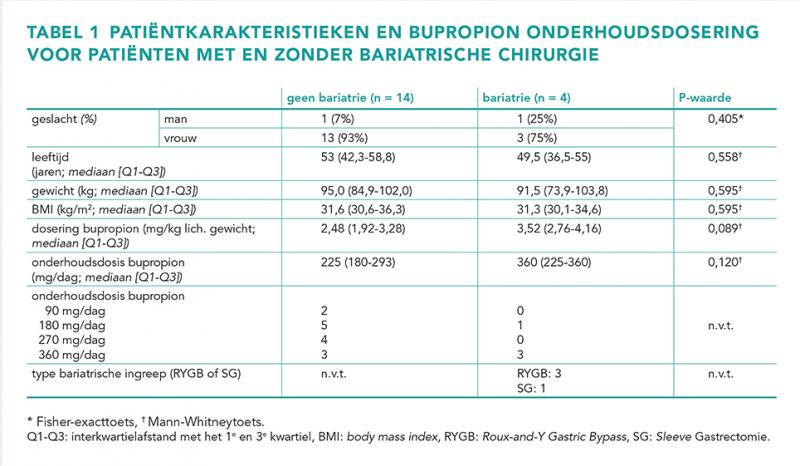
De belangrijkste patiëntkarakteristieken zijn weergegeven in tabel 1. Er werd geen verschil gevonden in geslacht, leeftijd en BMI tussen beide groepen. De dosering NB in mg/kg lijkt hoger te zijn in de BC-groep; dit verschil is net niet statistisch significant (P = 0,089). Er werd een lagere HB-concentratie gemeten bij patiënten met BC ten opzichte van de controlegroep, met ook hier een trend naar statistische significantie (P = 0,089). De bupropion-dalspiegels waren vergelijkbaar in beide groepen.
In tabel 2 zijn de steady state-dalspiegels van bupropion en HB weergegeven. Vanwege het kleine aantal inclusies is in deze interimanalyse niet gecorrigeerd voor de dosering tussen de twee groepen.
In figuur 2 zijn de boxplots van de HB-dalspiegels in beide groepen weergegeven.
Beschouwing
In deze studie werd het effect van BC onderzocht op de blootstelling van bupropion en HB bij patiënten die werden behandeld met NB. Ondanks een hogere dosering NB werd bij patiënten met BC over het algemeen een lagere HB-dalspiegel gemeten. Het verschil tussen beide groepen was niet statistisch significant. Tijdens deze interimanalyse waren te weinig patiënten geïncludeerd om een statistisch significant verschil te vinden (onvoldoende power). Een verklaring voor de lagere HB-spiegel is mogelijk verminderde opname van NB na BC. De relatief hogere dosering bij de patiënten met BC suggereert dat het gevonden effect onderschat is.
Tot op heden zijn er geen andere studies gedaan naar bupropion- en HB-dalspiegels bij behandeling met NB-tabletten met verlengde afgifte bij deze patiëntengroep. Er zijn wel gegevens bekend van andere bupropionformuleringen in patiënten met BC. Wallerstedt et al. vonden een gemiddelde HB-dalspiegel van 1,02 mg/L vóór BC en 0,84 mg/L na de ingreep (n = 2) bij een bupropiondosering van 300 mg/dag met gereguleerde afgifte [6]. Puris et al. hebben de AUC0-6u en Cmax van bupropion en HB vóór en één jaar na BC onderzocht na eenmalige inname van 37,5 mg bupropion directe afgifte (n = 7). Er werd een afname van 46% in AUC0-6u voor bupropion en een afname van 30% in AUC0-6u voor HB gezien. De Cmax nam af met 41% en 42% voor respectievelijk bupropion en HB [5]. Er werd niet getest op significantie. Deze resultaten zijn in lijn met onze bevindingen, die wijzen op een verminderde HB-blootstelling na een bariatrische ingreep, waarbij moet worden opgemerkt dat de onderzochte formulering (directe versus gereguleerde afgifte) en dosering onderling verschillen.
Een beperking van deze interimanalyse is het kleine aantal patiënten, waardoor het niet mogelijk is een statistische correctie toe te passen voor het verschil in dosering tussen beide groepen. Wanneer meer data verzameld zijn, zal een lineaire regressieanalyse worden gedaan. Indien nodig zal een correctie plaatsvinden voor verschillen in patiëntkarakteristieken. Wegens het kleine aantal patiënten met BC is in deze interimanalyse geen onderscheid gemaakt tussen de spiegels bij RYGB en SG. Er moet worden opgemerkt dat verandering in absorptiekinetiek na BC niet altijd tot uiting komt in de dalspiegel. De concentratie-tijdcurve kan veranderd zijn na BC, waarbij de dalspiegel lager is maar de AUC gelijk blijft [10]. Indien dit het geval is voor bupropion en HB, is meten van dalspiegels onvoldoende om farmacokinetische veranderingen waar te nemen. Gezien de lange halfwaardetijd van HB (circa 20 uur) en het feit dat steady state-spiegels zijn vergeleken, lijkt de HB-dalspiegel een geschikte parameter om de blootstelling tussen beide groepen te vergelijken. Daarnaast is het in de klinische praktijk bij therapeutic drug monitoring (TDM) van bupropion gangbaar om dalspiegels te meten als maat voor de blootstelling [9].
Het effect van bariatrie op de naltrexonspiegels is niet onderzocht in deze studie. Redenen hiervoor zijn dat de relatie tussen de spiegel en het effect voor naltrexon onduidelijk is en dat naar ons weten geen bepalingsmethode beschikbaar is in Nederland.
In dit onderzoek is een grote interindividuele variatie in HB-spiegel waargenomen. Bij eenzelfde dosering van 180 mg/dag bupropion varieert de HB-dalspiegel in de controlegroep van 271 tot 1526 μg/L (n = 5). Grote interindividuele variatie in HB-spiegels is beschreven in de literatuur. Dit is een van de redenen waarom bupropion in aanmerking komt voor TDM. Factoren als leeftijd, geslacht, nierfunctie, leverfunctie en genetisch polymorfisme voor CYP2B6 dragen hieraan bij [9]. Behalve leeftijd en geslacht, zijn deze factoren in deze studie niet geëvalueerd. Vanwege de kleine patiëntenaantallen is de waarde van deze interimanalyse beperkt en kunnen definitieve conclusies op basis van de huidige dataset nog niet worden getrokken. De inclusie van dit onderzoek wordt gecontinueerd en de resultaten moeten worden afgewacht. Vooralsnog is het onbekend of er een relatie is tussen de HB-concentratie en de effectiviteit/bijwerkingen voor de toepassing bij obesitas. Daarom is de klinische relevantie van het gevonden verschil tussen de groepen onduidelijk. Dit wordt nader onderzocht in de AMPWR-studie, waarvan de inclusie nog lopend is.
Conclusie
De interimanalyse van dit onderzoek laat zien dat de blootstelling aan HB na BC lager is ten opzichte van patiënten zonder BC, maar dit verschil was niet statistisch significant. Meer patiënten zijn nodig om te bepalen of dit daadwerkelijk het geval is en wat de gevolgen hiervan zijn voor de effectiviteit.
Verantwoording
Dit onderzoek is mede mogelijk gemaakt door een unrestricted grant van Goodlife Pharma. Goodlife Pharma was niet betrokken bij het onderzoek of analyse daarvan.
Literatuur
1. VZinfo.nl: Grafiek volwassenen met overgewicht en obesitas [Internet]. RIVM: Bilthoven; 2023 [geraadpleegd 2023 Nov 20]. https://www.vzinfo.nl/overgewicht/leeftijd-geslacht/volwassenen
2. Voorwinde V, Steenhuis IHM, Janssen IMC, Monpellier VM, van Stralen MM. Definitions of Long-Term Weight Regain and Their Associations with Clinical Outcomes. Obes Surg. 2020;30(2):527-536.
3. Nor Hanipah Z, Nasr EC, Bucak E, et al. Efficacy of adjuvant weight loss medication after bariatric surgery. Surg Obes Relat Dis. 2018;14(1):93-98.
4. Stanford FC, Alfaris N, Gomez G, et al. The utility of weight loss medications after bariatric surgery for weight regain or inadequate weight loss: A multi-center study. Surg Obes Relat Dis. 2017;13(3):491-500.
5. Puris E, Pasanen M, Ranta V, et al. Laparoscopic Roux-en-Y gastric bypass surgery influenced pharmacokinetics of several drugs given as a cocktail with the highest impact observed for CYP1A2, CYP2C8 and CYP2E1 substrates. Basic Clin Pharmacol Toxicol. 2019;125(2):123-132.
6. Wallerstedt SM, Nylén K, Axelsson MAB. Serum concentrations of antidepressants, antipsychotica, and antiepileptics over the bariatric surgery procedure. Eur J Clin Pharmacol. 2021;77(12):1875-1885.
7. Johnston JA, Fiedler-Kelly J, Glover ED, Sachs DP, Grasela TH, DeVaugh-Geiss J. Relationship between drug exposure and the efficacy and safety of bupropion sustained release for smoking cessation. Nicotine Tob Res. 2001;3(2):131-140.
8. Laib AK, Brünen S, Pfeifer P, Vincent P, Hiemke C. Serum concentrations of hydroxybupropion for dose optimization of depressed patients treated with bupropion. Ther Drug Monit. 2014;36(4):473-479.
9. Van Loveren F, van Berlo-van de Laar I. TDM monografie informatie Bupropion [Internet]. Werkgroep TDM, Toxicologie en Farmacogenetica van de Nederlandse Vereniging voor Ziekenhuisapothekers (NVZA). 2016 [geraadpleegd 2024 Jan 15].
https://tdm-monografie.org/bupropion/2016
10. Kingma JS, Burgers DMT, Monpellier VM, et al. Oral drug dosing following bariatric surgery: General concepts and specific dosing advice. Br J Clin Pharmacol. 2021;87(12):4563-4579.
Referentie
Citeer als: Hoebregts VMG, Reinders MK, Jense MTF, Shudofsky KN, Greve JW, Boerma EG, Wong DR. Bupropion en hydroxybupropion steady state-plasmaconcentraties in bariatrische en obese bupropion/naltrexon-gebruikers. Nederlands Platform voor Farmaceutisch Onderzoek. 2024;9:a1782.
DOI
https://www.knmp.nl/resolveuid/5c54e9f7a0524d65bf55f39e58067b15Open access


Reactie toevoegen